- Home
- /
- अन्य खबरें
- /
- सम्पादकीय
- /
- Future की महामारियों...
x
Manish Tewari
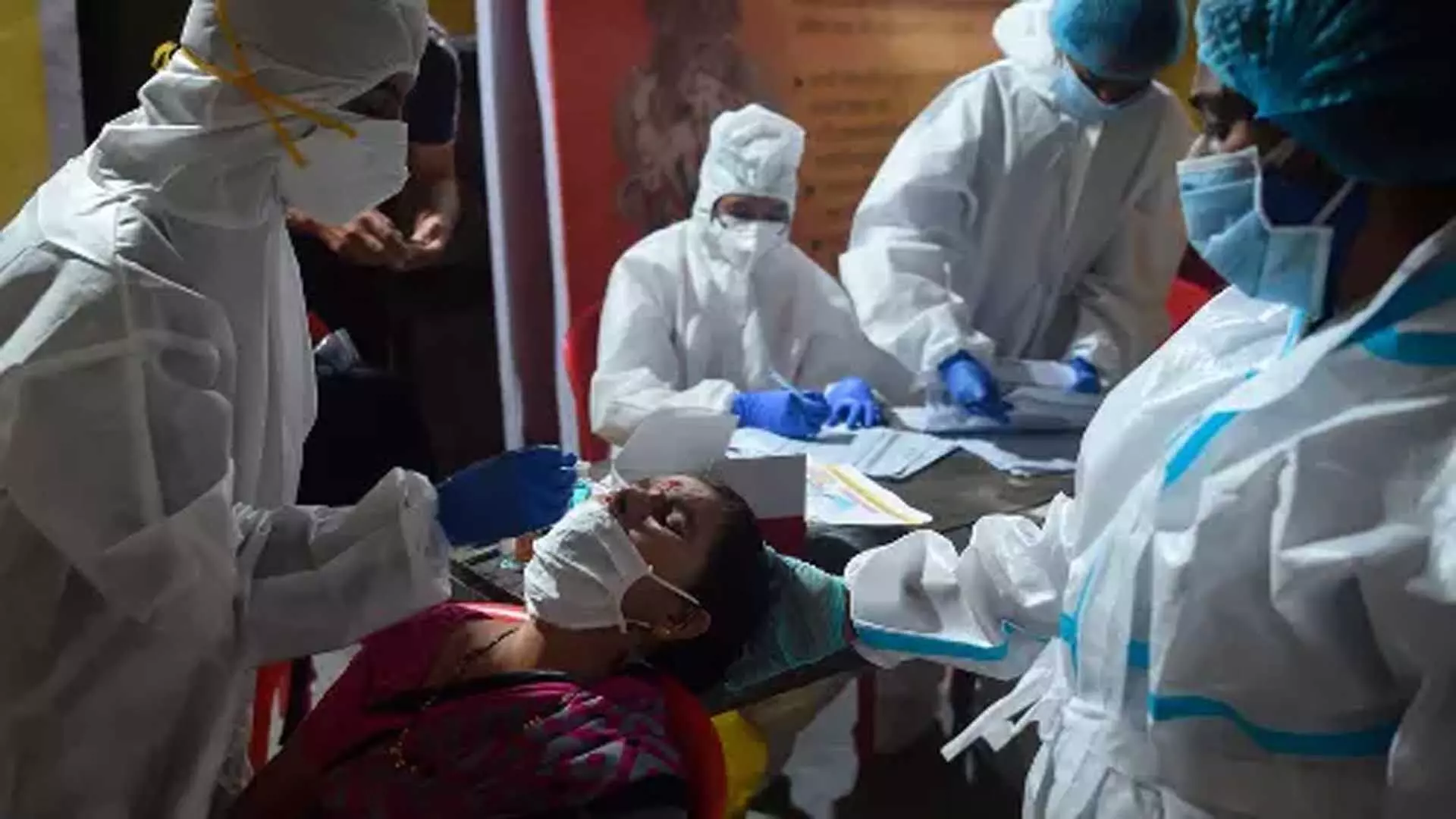
कोविड-19 महामारी ने लाखों लोगों की जान ले ली और वैश्विक स्वास्थ्य प्रणालियों, विशेष रूप से भारत में गंभीर सीमाओं को उजागर किया, जहाँ आधिकारिक तौर पर पाँच लाख से अधिक मौतें दर्ज की गईं। इस संकट ने देश के स्वास्थ्य सेवा ढांचे को प्रभावित किया, जिससे इसकी तैयारियों में स्पष्ट कमियाँ सामने आईं। इसने भविष्य के स्वास्थ्य संकटों, विशेष रूप से महामारी के प्रबंधन के लिए एक व्यापक रणनीति की तत्काल आवश्यकता को रेखांकित किया, साथ ही ऐसी आपात स्थितियों से निपटने के लिए एक मजबूत विधायी ढाँचे की अनुपस्थिति को भी उजागर किया। भारत ने पुराने कानूनों पर भरोसा किया जो संकट के दौरान पूरी तरह से अप्रभावी साबित हुए। इस तत्परता की कमी के जवाब में, नीति आयोग ने हाल ही में "भविष्य की महामारी की तैयारी और आपातकालीन प्रतिक्रिया: कार्रवाई के लिए एक रूपरेखा" नामक एक रिपोर्ट जारी की, जिसमें कानूनी और नीतिगत सुधारों की आवश्यकता पर बल दिया गया।
बुनियादी ढाँचा और वित्तीय घाटा: विधायी कमियों को दूर करना महत्वपूर्ण है, लेकिन इसे भारत के स्वास्थ्य सेवा बुनियादी ढाँचे को मजबूत करने और पर्याप्त वित्तीय सहायता सुनिश्चित करने के साथ मेल खाना चाहिए। वर्तमान में, भारत की स्वास्थ्य सेवा प्रणाली वैश्विक मानकों की तुलना में कम वित्तपोषित है। वित्त वर्ष 2024-25 के लिए केंद्रीय बजट में स्वास्थ्य और परिवार कल्याण मंत्रालय को 90,958.63 करोड़ रुपये (जीडीपी का लगभग 0.27 प्रतिशत) आवंटित किए गए, जो अन्य देशों में आवंटन की तुलना में काफी कम है: मलेशिया (जीडीपी का 8.5 प्रतिशत), रूस (10.2 प्रतिशत), दक्षिण अफ्रीका (15.3 प्रतिशत), यूनाइटेड किंगडम (19.7 प्रतिशत), और संयुक्त राज्य अमेरिका (22.4 प्रतिशत)।
संघ और राज्य स्वास्थ्य व्यय को मिलाकर भी, भारत का कुल स्वास्थ्य व्यय वित्त वर्ष 2024 के लिए जीडीपी का लगभग 1.9 प्रतिशत है, जो राष्ट्रीय स्वास्थ्य नीति के 2025 के 2.5 प्रतिशत के लक्ष्य से कम है। यह लगातार कम निवेश एक मजबूत स्वास्थ्य प्रणाली के विकास में बाधा डालता है जो आपात स्थितियों को प्रभावी ढंग से प्रबंधित करने में सक्षम हो। नीति आयोग की रिपोर्ट में स्वास्थ्य सेवा के बुनियादी ढांचे की महत्वपूर्ण कमी को दूर करने के लिए विशेष रूप से ग्रामीण क्षेत्रों में अधिक निवेश का आह्वान किया गया है। जबकि निजी क्षेत्र लगभग 1,185,242 बेड प्रदान करता है, सार्वजनिक क्षेत्र लगभग 713,986 बेड के साथ पीछे है, जिसके परिणामस्वरूप प्रति 1,000 लोगों पर 1.4 बेड से भी कम है, जो विश्व स्वास्थ्य संगठन द्वारा प्रति 1,000 पर तीन बेड की सिफारिश से काफी कम है। इसके अतिरिक्त, डॉक्टर-से-जनसंख्या अनुपात लगभग 1:1,511 है, जो WHO के 1:1,000 के बेंचमार्क से कम है। प्राथमिक स्वास्थ्य केंद्रों (PHCs) में डॉक्टरों की संख्या में हाल ही में हुई बढ़ोतरी के बावजूद, कई PHCs में अभी भी पर्याप्त मेडिकल स्टाफ की कमी है, सहायक नर्स दाइयों (ANM) की संख्या 2014 में 213,467 से घटकर 2022 में 207,604 हो गई है, जो फ्रंटलाइन हेल्थकेयर कर्मियों में एक महत्वपूर्ण कमी का संकेत है। प्राथमिक स्वास्थ्य केंद्र (PHCs) और सामुदायिक स्वास्थ्य केंद्र (CHCs), इसका एक बेहतरीन उदाहरण एक डायलिसिस मशीन है जिसे मैंने 2020 में अपने पूर्व संसदीय क्षेत्र श्री आनंदपुर साहिब के गढ़शंकर में एक सीएचसी को दिया था, जिसे स्थापित करने और चालू करने के बावजूद शायद एक बार भी इसका उपयोग नहीं किया गया है क्योंकि इसे चलाने के लिए प्रशिक्षित कर्मचारियों की कमी है।
भारत के कानूनी ढांचे में अपर्याप्तता: कोविड-19 संकट के दौरान, भारत सरकार ने महामारी रोग अधिनियम 1897 (EDA) और आपदा प्रबंधन अधिनियम 2005 (DMA) पर भरोसा किया। हालाँकि, कोई भी कानून लंबे समय तक चलने वाले स्वास्थ्य आपातकाल से निपटने के लिए सुसज्जित नहीं था। EDA, एक औपनिवेशिक युग का क़ानून है जिसे प्लेग के प्रसार को रोकने के लिए बनाया गया था, जो आज की जटिल स्वास्थ्य चुनौतियों के लिए बहुत संकीर्ण है। इसके पुराने प्रावधान राज्यों को सीमित शक्तियाँ प्रदान करते हैं और केंद्र और राज्य प्राधिकरणों के बीच प्रभावी समन्वय के लिए तंत्र की कमी है। इसके अलावा, अधिनियम प्रौद्योगिकी के उपयोग, डिजिटल स्वास्थ्य रिकॉर्ड, दवा और वैक्सीन वितरण और आधुनिक संगरोध प्रथाओं जैसे महत्वपूर्ण पहलुओं को संबोधित नहीं करता है।
प्राकृतिक आपदाओं के लिए बनाए गए डीएमए का इस्तेमाल कोविड-19 के दौरान लॉकडाउन लागू करने और संसाधनों के आवंटन के लिए किया गया था। हालांकि, इसका ढांचा लंबे समय तक चलने वाले सार्वजनिक स्वास्थ्य आपातकाल के प्रबंधन के साथ मेल नहीं खाता। डीएमए के प्रावधान बाढ़ जैसी अचानक आने वाली आपदाओं के लिए बनाए गए हैं, जो समय के साथ सार्वजनिक स्वास्थ्य बुनियादी ढांचे को बनाए रखने के बारे में बहुत कम मार्गदर्शन देते हैं। इस बेमेल के कारण लंबे समय तक लॉकडाउन लागू करने में असंगतता आई, जिससे जटिल स्वास्थ्य संकटों से निपटने के लिए इसकी अपर्याप्तता सामने आई। दिलचस्प बात यह है कि केंद्र सरकार द्वारा जारी किए गए अधिकांश कोविड-19 दिशा-निर्देशों ने 2005 के आपदा प्रबंधन अधिनियम के विविध प्रावधानों से अपना कानूनी पोषण प्राप्त किया।
एक व्यापक सार्वजनिक स्वास्थ्य आपातकालीन कानून की आवश्यकता: महामारी ने मौजूदा कानूनी ढांचे में अंतराल को पाटने के लिए एक विशेष सार्वजनिक स्वास्थ्य आपातकालीन कानून की तत्काल आवश्यकता को उजागर किया। ऐसा कानून स्वास्थ्य आपात स्थितियों के प्रबंधन के लिए एक स्पष्ट रोडमैप स्थापित करेगा, जिसमें निर्बाध समन्वय सुनिश्चित करने के लिए केंद्र, राज्य और स्थानीय अधिकारियों की भूमिकाओं और जिम्मेदारियों को चित्रित किया जाएगा। कोविड-19 के दौरान ऐसी संरचना के अभाव के कारण भ्रम और प्रशासनिक चूक हुई, जिससे प्रतिक्रिया दक्षता पर असर पड़ा।
Tagsभविष्य की महामारिpandemic of the futureजनता से रिश्ता न्यूज़जनता से रिश्ताआज की ताजा न्यूज़हिंन्दी न्यूज़भारत न्यूज़खबरों का सिलसिलाआज की ब्रेंकिग न्यूज़आज की बड़ी खबरमिड डे अख़बारहिंन्दी समाचारJanta Se Rishta NewsJanta Se RishtaToday's Latest NewsHindi News India News Series of NewsToday's Breaking NewsToday's Big NewsMid Day NewspaperHindi News

Harrison
Next Story






